Nhau tiền đạo là một trong những thai kỳ nguy hiểm có thể ảnh hưởng nghiêm trọng đến sức khỏe của cả mẹ và thai nhi. Đây là tình trạng mà bánh nhau (nhau thai) nằm quá thấp trong tử cung và che phủ một phần hoặc toàn bộ cổ tử cung, làm cản trở đường ra của thai khi sinh. Việc hiểu rõ về nhau tiền đạo, các dấu hiệu, yếu tố nguy cơ, biến chứng, cách chẩn đoán và phương pháp điều trị là vô cùng quan trọng để có thể quản lý hiệu quả tình trạng này.
Định nghĩa và phân loại nhau tiền đạo
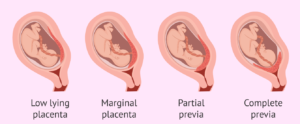
Nhau tiền đạo (placenta previa) là tình trạng bánh nhau nằm ở đoạn dưới của tử cung, có thể che phủ một phần hoặc toàn bộ lỗ trong cổ tử cung. Tùy thuộc vào mức độ che phủ cổ tử cung, nhau tiền đạo được chia thành các loại sau:
- Nhau tiền đạo trung tâm hoàn toàn: Nhau thai che kín toàn bộ lỗ trong cổ tử cung.
- Nhau tiền đạo trung tâm không hoàn toàn: Nhau thai chỉ che một phần lỗ trong cổ tử cung.
- Nhau bám mép: Bánh nhau nằm ở mép lỗ trong cổ tử cung, nhưng không che phủ.
- Nhau bám thấp: Nhau thai nằm thấp trong tử cung nhưng không chạm đến lỗ trong cổ tử cung.
Nguyên nhân và yếu tố nguy cơ
Hiện tại, nguyên nhân chính xác của nhau tiền đạo vẫn chưa được xác định rõ ràng, nhưng có nhiều yếu tố được coi là làm tăng nguy cơ mắc phải tình trạng này:
- Tiền sử nhau tiền đạo: Phụ nữ đã từng mắc nhau tiền đạo trong thai kỳ trước có nguy cơ cao hơn.
- Đa sản: Phụ nữ đã từng sinh nhiều con có khả năng gặp nhau tiền đạo cao hơn.
- Tuổi mẹ cao: Phụ nữ trên 35 tuổi có nguy cơ mắc nhau tiền đạo cao hơn.
- Tiền sử mổ lấy thai hoặc phẫu thuật tử cung: Các thủ thuật này có thể gây sẹo tử cung, làm tăng nguy cơ bám nhau bất thường.
- Mang thai đôi hoặc đa thai: Sự gia tăng kích thước tử cung có thể khiến bánh nhau phát triển ở vị trí bất thường.
- Hút thuốc lá và sử dụng ma túy: Những yếu tố này có thể ảnh hưởng đến quá trình cấy nhau.
Dấu hiệu và triệu chứng
Triệu chứng chính của nhau tiền đạo là chảy máu âm đạo không đau trong nửa cuối thai kỳ. Đặc điểm chảy máu:
- Đỏ tươi, không kèm đau bụng hoặc co thắt tử cung.
- Có thể xảy ra bất ngờ, không liên quan đến hoạt động cụ thể nào.
- Đợt chảy máu đầu tiên thường nhẹ nhưng có thể trở nên nặng dần và tái phát nhiều lần.
Ngoài ra, một số phụ nữ có thể không có triệu chứng và tình trạng này chỉ được phát hiện qua siêu âm định kỳ.
Biến chứng
Nhau tiền đạo có thể gây ra nhiều biến chứng nguy hiểm cho cả mẹ và thai nhi:
Biến chứng cho mẹ
- Mất máu cấp tính: Chảy máu nhiều có thể dẫn đến mất máu nghiêm trọng, gây sốc, thậm chí tử vong nếu không được xử trí kịp thời.
- Nguy cơ phẫu thuật lấy thai: Do bánh nhau che phủ lỗ trong cổ tử cung, phần lớn các trường hợp nhau tiền đạo đều phải sinh mổ.
- Nguy cơ nhiễm trùng sau sinh: Tình trạng chảy máu và mổ lấy thai làm tăng nguy cơ nhiễm trùng hậu sản.
- Rối loạn đông máu và mất máu sau sinh: Nguy cơ này tăng lên do tình trạng mất máu nhiều trong quá trình phẫu thuật.
Biến chứng cho thai nhi
- Sinh non: Khoảng 40% trường hợp nhau tiền đạo dẫn đến sinh non do phải chấm dứt thai kỳ sớm để bảo vệ sức khỏe mẹ và bé.
- Suy thai: Chảy máu nhiều ở mẹ có thể làm giảm lượng máu cung cấp cho thai, gây suy thai.
- Tăng nguy cơ tử vong chu sinh: Nguy cơ này tăng lên do các biến chứng như sinh non, suy thai, và các tình trạng khác.
Chẩn đoán
Nhau tiền đạo thường được chẩn đoán qua siêu âm. Có hai loại siêu âm chính:
- Siêu âm bụng: Là phương pháp chẩn đoán đầu tiên để xác định vị trí bánh nhau. Tuy nhiên, siêu âm bụng có thể không chính xác nếu nhau thai nằm phía sau hoặc phía trước dưới tử cung.
- Siêu âm đầu dò âm đạo: Phương pháp này chính xác hơn và an toàn trong việc xác định vị trí bánh nhau. Siêu âm đầu dò âm đạo không làm tăng nguy cơ chảy máu như nhiều người lo ngại.
Ngoài ra, MRI (Cộng hưởng từ) có thể được chỉ định trong những trường hợp phức tạp để xác định mức độ xâm lấn của nhau thai vào cơ tử cung và các cơ quan lân cận.

Quản lý và điều trị
Quản lý nhau tiền đạo phụ thuộc vào nhiều yếu tố, bao gồm mức độ che phủ cổ tử cung, tuổi thai, mức độ chảy máu, và tình trạng sức khỏe của mẹ và thai.
Quản lý không phẫu thuật
- Theo dõi chặt chẽ: Nếu mẹ và thai đều ổn định, không có chảy máu nhiều, thai kỳ có thể được kéo dài để thai nhi phát triển thêm.
- Nghỉ ngơi tại giường: Bà mẹ có thể được khuyên hạn chế hoạt động thể lực để giảm nguy cơ chảy máu.
- Dùng thuốc giảm co và hỗ trợ phổi thai nhi: Các thuốc như corticosteroid có thể được chỉ định để giúp phổi thai nhi trưởng thành nếu phải sinh non.
Sinh mổ
- Chỉ định sinh mổ: Khi nhau tiền đạo che phủ cổ tử cung hoàn toàn hoặc một phần lớn, hoặc khi có dấu hiệu chảy máu nghiêm trọng không kiểm soát được.
- Thời điểm sinh mổ: Thường là ở tuần thai thứ 36-37 để giảm nguy cơ biến chứng cho cả mẹ và thai.
Dự phòng và tư vấn
Hiện không có biện pháp cụ thể để phòng ngừa nhau tiền đạo do nguyên nhân chính xác của tình trạng này vẫn chưa được biết rõ. Tuy nhiên, một số biện pháp có thể giúp giảm nguy cơ:
- Hạn chế số lần sinh mổ không cần thiết: Điều này có thể giảm nguy cơ sẹo tử cung.
- Tránh hút thuốc và sử dụng các chất kích thích: Những yếu tố này có thể ảnh hưởng đến sự phát triển của nhau thai.
- Tư vấn tiền sản kỹ lưỡng: Đặc biệt đối với những phụ nữ có yếu tố nguy cơ, cần được tư vấn về các dấu hiệu cảnh báo và cách xử lý khi có triệu chứng.
Kết luận
Nhau tiền đạo là một thai kỳ nguy hiểm nhưng có thể được quản lý hiệu quả nếu được phát hiện và xử lý kịp thời. Việc theo dõi chặt chẽ, tư vấn đầy đủ và thực hiện các biện pháp điều trị phù hợp sẽ giúp giảm thiểu nguy cơ và bảo vệ sức khỏe của cả mẹ và thai nhi. Các bác sĩ sản khoa cần cảnh giác và chủ động trong việc chẩn đoán, tư vấn và điều trị để đảm bảo an toàn cho thai phụ và thai nhi trong những trường hợp nhau tiền đạo.

