Hội chứng Down có tần số cao nhất trong các hội chứng do rối loạn nhiễm sắc thể (NST). Theo công bố của Tổ chức Y tế thế giới (WHO) vào năm 2016, tần số mắc hội chứng Down là 1/1000 đến 1/1100 trẻ sơ sinh để sống, có những biểu hiện đặc trưng về hình thái và chậm phát triển trí tuệ. Tuổi thọ của người mắc hội chứng Down có thể lên đến 60 tuổi, ngoại trừ một số ca có dị tật tim mạch trầm trọng (chiếm từ 10% đến 20% tổng số ca). Hội chứng Down gây ra chậm phát triển về tinh thần và thể chất cho người mắc. Chỉ số IQ trung bình thấp, từ 25-75, chiều cao khoảng trung bình 150cm. Đến nay chưa có biện pháp điều trị đặc hiệu nào đối với bệnh di truyền nói chung và hội chứng Down nói riêng, do vậy vấn đề sàng lọc nguy cơ mắc được đặt lên hàng đầu.
Nguyên nhân gây hội chứng Down đã được khẳng định có liên quan chặt chẽ đến tuổi của bố mẹ. Đặc biệt, tuổi của mẹ cao đóng vai trò chính trong việc sinh con mắc hội chứng Down. Mặt khác một số công trình nghiên cứu đã công bố phát hiện trường hợp những trẻ mắc hội chứng Down có tính chất di truyền từ bố mẹ, mang 1 kiêu hình hoàn toàn bình thường nhưng bộ nhiễm sắc thể thì có mang NST chuyển đọan tương hỗ của NST 21 với một NST khác của nhóm D hoặc nhóm G. Nguy cơ sinh ra những đứa con bị hội chứng Down còn tùy thuộc vào người bố hoặc người mẹ có mang NST chuyển đoạn và tùy thuộc vào kiểu chuyển đoạn NST.
Sàng lọc trước sinh đối với hội chứng Down là một phần quan trọng trong chăm sóc tiền sản nhằm phát hiện sớm các trường hợp có nguy cơ cao. Các phương pháp sàng lọc này có thể chia thành hai nhóm chính: xét nghiệm không xâm lấn và xét nghiệm xâm lấn.
Định nghĩa
Hội chứng Down là hội chứng bệnh (xuất hiện ở ngay độ tuổi thai nhi) do rối loạn nhiễm sắc thể (NST) gây ra, trong đó thừa toàn bộ hay một phần của NST số 21. Sự dư thừa này đã phá vỡ sự phát triển bình thường về thể chất và trí tuệ của trẻ. Tên hội chứng được đặt theo tên của John Langdon Down, một thầy thuốc người Anh, người đã mô tả hội chứng này lần đầu vào năm 1866.
Hội chứng Down có thể xảy ra với bất kỳ ai, nhưng nguy cơ sẽ cao hơn ở những trẻ sinh ra khi người mẹ đã ngoài 35 tuổi. Các thống kê cho thấy, cứ 350 cuộc đẻ của những phụ nữ tuổi này có một trẻ sinh ra bị Down. Xu hướng cho thấy, nguy cơ sinh con mắc Down tăng lên đáng kể khi tuổi mẹ cao lúc sinh con. Ở tuổi 40, tỷ lệ này tăng vọt lên 1/100 và tuổi 45 là 1/30. Khoảng 85-90% số thai Down bị chết ngay ở giai đoạn phôi.
Các dạng Down thường gặp
- Hội chứng Down thuần (chiếm khoảng 95% tổng số trường hợp):
Tất cả tế bào của cơ thể có tới 3 NST thứ 21 thay vì chỉ có 2. Đây là trường hợp phổ biến nhất được gọi là thế 3 (tam) NST 21 hay Tam nhiễm 21. Bất thường số lượng NST này xảy ra do sự phân ly NST bất thường của tế bào sinh tinh trùng hoặc tế bào sinh trứng.
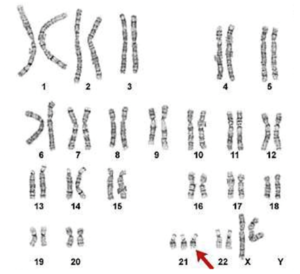
- Hội chứng Down thể khảm (Mosacism, chiếm khoảng 1-2% tổng số trường hợp): Một số tế bào của cơ thể có 3 NST thứ 21 nhưng số còn lại mang bộ NST bình thưởng. Dạng hội chứng này thường xảy ra do phân chia NST bất thường của một số tế bào phôi (sau khi trứng đã được thụ tinh).
- Hội chứng Down chuyển đoạn (chiếm khoảng 3 – 5% tổng số trường hợp): Chuyển đoạn tương hỗ giữa NST 21 và một NST khác (thường là NST 14) tạo nên một NST bất thường (gọi là NST chuyển đoạn) xảy ra khi giảm phân hình thành tinh trùng hoặc trứng. Tinh trùng hoặc trứng mang NST bất thường này khi được thụ tinh với một trứng hoặc tinh trùng bình thường cũng có thể sinh ra con mắc hội chứng Down.
Kiểu hình hội chứng Down
Cho đến nay, kiểu hình đặc trưng của hội chứng Down bao gồm các đặc điểm đặc trưng: mặt phẳng, khe mắt xếch, nếp quạt, miệng nửa mở, lưỡi dày và thè ra ngoài, tai nhỏ thấp, hình thù biến dạng, cổ ngắn và rộng, bàn tay ngắn, rộng, ngón tay ngắn, nếp ngang duy nhất ở lòng bàn tay, bàn chân ngắn, tật đa ngón, dính ngón, giảm trương lực cơ.
Dựa vào những đặc điểm kiểu hình điển hình của hội chứng Down, trên lâm sàng có thể đoán đúng 90% trẻ mắc hội chứng Down. Tuy nhiên có một số trường hợp trẻ có một số dấu hiệu lâm sàng của hội chứng Down như: mặt tròn phẳng, hai mắt xa nhau, tai nhỏ, chậm phát triển tâm thần, nhưng kết quả xét nghiệm di truyền tế bào lại bình thường, có lẽ do đột biến chuyển đoạn nhỏ hoặc nhân đoạn ở những vùng gen liên quan đến hội chứng Down.

Sàng lọc trước sinh
Xét nghiệm không xâm lấn
- Xét nghiệm máu (First Trimester Screening):
- Double test (11-13 tuần): Đo nồng độ các chất trong máu của người mẹ, bao gồm β-hCG tự do và PAPP-A.
- Triple test (14-20 tuần): Đo nồng độ AFP, hCG, và estriol không kết hợp trong máu của người mẹ.
- Quadruple test (15-20 tuần): Đo thêm inhibin A so với triple test.
- Siêu âm độ mờ da gáy (Nuchal Translucency, NT): Thực hiện từ tuần 11 đến 14 của thai kỳ, đo độ dày của lớp mờ sau gáy thai nhi.
- Xét nghiệm ADN tự do của thai nhi trong máu mẹ (Non-invasive prenatal testing, NIPT): Phân tích ADN của thai nhi lưu hành trong máu của mẹ, thực hiện từ tuần 10 trở đi. Đây là phương pháp hiện đại và có độ chính xác cao.
- Xét nghiệm máu (First Trimester Screening):
Xét nghiệm xâm lấn
Nếu các kết quả sàng lọc không xâm lấn cho thấy nguy cơ cao, bác sĩ có thể đề nghị các xét nghiệm xâm lấn để chẩn đoán xác định:
- Chọc ối (Amniocentesis): Lấy mẫu nước ối để xét nghiệm, thường thực hiện vào tuần 15-20 của thai kỳ.
- Sinh thiết gai nhau (Chorionic Villus Sampling, CVS): Lấy mẫu mô từ nhau thai, thường thực hiện vào tuần 10-13 của thai kỳ.
Lợi ích và hạn chế
- Lợi ích:
- Giúp phát hiện sớm hội chứng Down và các dị tật bẩm sinh khác.
- Tạo điều kiện cho gia đình và bác sĩ chuẩn bị tốt hơn về mặt tinh thần và kế hoạch chăm sóc sau sinh.
- Hạn chế:
- Các xét nghiệm không xâm lấn chỉ là sàng lọc và không khẳng định chính xác 100%.
- Các xét nghiệm xâm lấn có rủi ro gây sảy thai hoặc biến chứng khác, mặc dù rủi ro này rất nhỏ.
- Lợi ích:
Việc lựa chọn phương pháp sàng lọc nào phụ thuộc vào nhiều yếu tố, bao gồm tuổi thai, tiền sử bệnh lý của gia đình, và nguyện vọng của phụ huynh. Bác sĩ sẽ tư vấn cụ thể dựa trên tình trạng cụ thể của từng thai phụ.

